«Meghatározás, okok, tünetek és kockázati tényezők
Diagnózis
A TIA diagnosztizálása javában nehéz és valószínűtlen. Valójában egy átmeneti ischaemiás roham időtartama olyan rövid, hogy mire orvoshoz vagy kórházba érkezik ellenőrzésre, a rendellenesség már spontán eltűnt. Azonban bár a diagnózis határainak tűnhet, az eseménynek ez a jellemzője, vagyis az időbelisége már gazdag információban, mert jellemző a TIA -ra.
Ezenkívül klinikai és műszeres vizsgálatok segítségével véglegesen tisztázható a helyzet és megérthető:
- Az agy melyik területe érintett
- Az okok
.jpg)
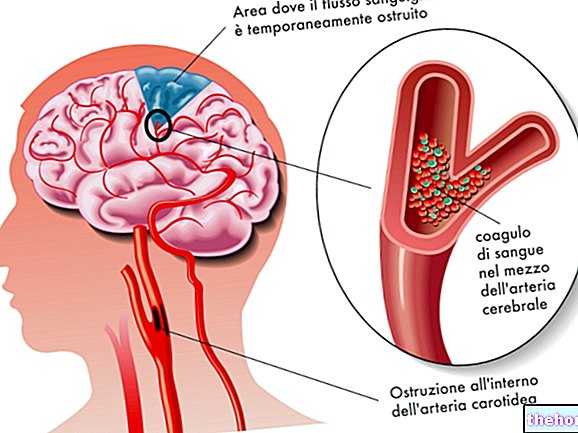
Ábra: Különbség a TIA és a stroke között. Az oldalról: sanremonews.it
A legmegfelelőbb terápia kiválasztásához és a megfelelő ellenintézkedésekhez elengedhetetlen annak biztosítása, hogy valóban TIA volt.
TÖRTÉNELEM ÉS CÉLKITŰZÉS
Az orvos megkérdezi a beteget és a vele tartózkodó embereket (általában a családtagokat) a tünetek jellemzőiről: melyik testrészen érezhető a bizsergés, ha elveszett a nyelvtudás, ha nincs koordináció a motorban stb.
Ezenkívül nagyon fontos, hogy az orvos megértse, ha az egyén családjában volt stroke, TIA vagy szívroham, ha krónikus magas vérnyomása, magas koleszterinszintje, aritmiája stb.
VÉRVÉTEL
Nagyon gyors vérvizsgálatokat lehet végezni a következők értékelésére:
- A véralvadási képességek. A vérrögök könnyebb kialakulására való hajlam hajlamosíthat trombus vagy embóliák kialakulására az erekben.
- Vérnyomás. A magas vérnyomás (hipertónia) a TIA és a stroke egyik fő oka.
- A vér koleszterinszintje. A magas szint gyakran társul TIA, stroke és szívproblémákhoz.
- A vér glükózszintje (vércukorszint). A cukorbetegség, a TIA és a stroke egyik fő kockázati tényezője, magas vércukorszintet eredményez.
- A homocisztein szintje. A magas szint általában a TIA, a stroke és általában a szív- és érrendszeri rendellenességekhez kapcsolódik.
MŰSZERI VIZSGÁLATOK
Számos olyan műszeres vizsgálat áll rendelkezésre, amelyek fontos információkat tudnak szolgáltatni az orvosnak a TIA okainak és módozatainak tisztázására.Az alábbiakban a műszeres tesztek (és azok jellemzői) a leghasznosabbak TIA és stroke esetén.
Műszeres vizsgálat
Közvetlen CT (számítógépes axiális tomográfia) és CT angiográfia
Részletesen bemutatja az agyat, és lehetővé teszi, hogy megértse, melyik terület érintett, valamint felismeri, hogy vannak -e más agyi rendellenességek, például daganat.
Ha kontrasztfolyadékot (angio-CT) használ, megfigyelheti a vér áramlását a nyak és az agy artériás és vénás ereiben. Invazív teszt, mivel káros ionizáló sugárzást alkalmaz, bár minimális dózisban.
Nukleáris mágneses rezonancia (MRI) és MRI angiográfia
Részletes képet nyújt az agyról, és megmutatja, hogy az agyszövet megsérült -e a TIA után.
Carotis ultrahang
Pontos képeket nyújt a carotisról és belső üregeiről. Ha vannak ateroszklerotikus plakkok, akkor észlelik őket.
Agyi angiográfia
A katéteren keresztül befecskendezett kontrasztfolyadéknak köszönhetően (röntgenfelvételeken) láthatjuk, hogy "milyen a vérkeringés" a nagy erekben (nyaki verőér és csigolya artériák), amelyek eljutnak az agyba.
Echokardiogram (transzesophagealis transthoracic echocardiogram)
Ha a TIA -t embólia okozza, akkor ez a két vizsgálat lehetővé teszi számunkra, hogy azonosítsuk, honnan származnak a szívben az embóliák.
Terápia
Miután megállapították az átmeneti ischaemiás roham diagnózisát, és összegyűjtötték az összes szükséges információt, folytatják a kezelést. A TIA terápia célja az artériákat érintő trombotikus vagy embóliás rendellenességek korrigálása, a jövőbeni hasonló (másik TIA) vagy súlyosabb (stroke) epizódok megelőzése.
A terápiás kezelésnek a rendellenességet kiváltó okokon is alapulnia kell: ezért minden beteget önálló esetként kell kezelni.
A FARMAKOLÓGIAI KEZELÉS
A TIA -ban szenvedő betegek hajlamosak trombózisra vagy embóliára. Ezért a vér folyékonyabbá tétele és az összes vérrög feloldása érdekében, amelyek eltömíthetik az artériákat, a következő gyógyszereket kell adni:
- Antikoagulánsok. A klasszikus heparin és warfarin (vagy kumadin). Hatásmechanizmusuk időbe telik, de elengedhetetlenek a vér hígításához és a véralvadási folyamat lelassításához. Ha a beteg pitvarfibrillációban szenved, dabigatránt kell alkalmazni.
- Véralvadásgátló szerek. A legszélesebb körben használt vérlemezke -gátló szer az aszpirin; vagy dipiridamolt és klopidogrélt használnak. Ezek a gyógyszerek csökkentik a vérlemezkék azon képességét, hogy összekapcsolódjanak, amikor beavatkoznak a sérülés lezárásába.
További információ: Gyógyszerek az átmeneti iszkémiás roham kezelésére
A SEBÉSZETI KEZELÉS
A karotidákat, mint láttuk, mélyen elemzik, mert trombus vagy érelmeszesedési plakk zárhatja el őket. Ha ez az elzáródás súlyos, és stroke -epizódnak teszi ki a beteget, folytatni kell az átjáró tisztítását, és ezáltal lehetővé kell tenni a normális véráramlást.
Két lehetséges beavatkozás lehetséges:
- Carotis endarterectomia
A sebész a nyak szintjén lévő bemetszésen keresztül beavatkozik a nyaki artériába, és az érelmeszesedési plakk által elzárt részt kis mesterséges szövetekkel helyettesíti. A beavatkozás végén lezárja a metszést. - Angioplasztika és stent
A sebész behelyez egy stentet, amely egy bővíthető fémcső, a nyaki artéria szintjén. Az elzáródás helyén hajtják végre, a csövet felfújják, hogy újra kinyissák az ateroszklerotikus plakk által blokkolt edényt.
Előrejelzés és megelőzés
Az átmeneti iszkémiás roham előrejelzéséről nem könnyű beszélni, mivel minden TIA -s beteg önmagában egy eset.
_2.jpg)
Ábra: Az angioplasztika és a stent sebészeti technikája.
Például egy eszes beteg, aki felismeri a tüneteket, és további vizsgálatokhoz és kezeléshez fordul orvosához, kisebb kockázattal jár hasonló vagy súlyosabb rendellenességek, például stroke kialakulásához. a TIA, nem megy át a szükséges vizsgálatokon és kezelésen, nagy a relapszus és a stroke kockázata.
Ez a két helyzet általában érvényes, azonban nem szabad megfeledkezni arról, hogy a TIA, még ha megfelelően kezelik is, továbbra is folyamatos ellenőrzést igényel. Valójában családi hajlam lehet az átmeneti iszkémiás roham eredetére, és ez, mint láttuk, kezelhetetlen kockázati tényező.
MEGELŐZÉS
A megelőzés minden betegségnél fontos, és a TIA sem kivétel.
A stroke -hoz hasonlóan a megelőző intézkedéseket is három szinten dolgozzák ki: elsődleges, másodlagos és harmadlagos.
Az elsődleges megelőzés az összes kezelhető kockázati tényező ellenőrzésében áll. Ezért jó az egészséges életmód elfogadása, mentes az étrend túlzott mértékétől, nem dohányozni, gyakorolni a fizikai aktivitást stb.
A másodlagos megelőzés a hajlamosító körülmények korai diagnosztizálásán és azok esetleges gyógyításán / korrekcióján (farmakológiai, sebészeti és viselkedési) alapul. Ezért ajánlatos rendszeres ellenőrzéseket végezni, különösen akkor, ha az életkor vagy a családi anamnézis miatt hajlamos a TIA -ra vagy a stroke -ra.
Végül a harmadlagos megelőzés. Ezt a gyakorlatban alkalmazzák a TIA megerősített eseteiben, amelyeknél nagy a stroke kockázata. Ezeknél a betegeknél, akiket már átmeneti iszkémiás roham érint, műtétre, gyógyszeres kezelésre és viselkedési szokásaik gondos gondozására lehet szükség.
Megelőző intézkedések átmeneti ischaemiás roham (TIA), stroke és szívroham ellen:
- Rendszeresen ellenőrizze a nyomást, és tartsa azt megfelelő szinten
- Tartsa alacsonyan a vér koleszterinszintjét
- Nem dohányzik
- Rendszeresen ellenőrizze vércukorszintjét, és tartsa azt megfelelő szinten
- Fogyjon, ha túlsúlyos
- Gyümölcsökben és zöldségekben gazdag étrend
- Rendszeres testmozgás
- Ne igyon alkoholt (ha hajlamos), és általában ne lépje túl a mennyiséget
- Ne használjon kábítószereket, például kokaint stb.

.jpg)
.jpg)


-cos-dove-si-trova-e-tossicit.jpg)